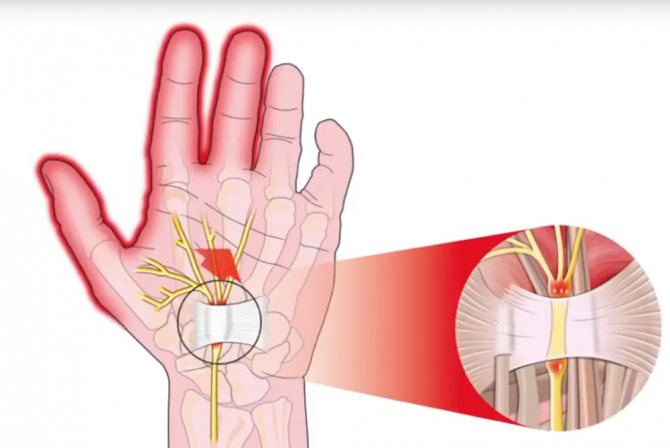
Туннельный синдром относится к неврологическим болезням. Синдром запястного канала характеризуется длительными болезненными ощущениями и онемением пальцев на руке.
К туннельному синдрому предрасположены люди, которые долгое время выполняют одинаковые движения кистью. Это могут быть кассиры в супермаркетах, музыканты, художники, работники в ИТ-сфере, строители, специалисты по обмотке или добыванию полезных ископаемых. У женщин чаще наблюдается этот недуг, ведь у них размер карпального канала сравнительно небольшой.
Первые симптомы возникают в 30-45 лет. Наиболее ярко болезнь проявляется в 50-60 лет. Кистевой туннельный синдром считается хроническим заболеванием. Период спокойствия часто чередуется с обострением. При этом чувствуется острая боль, нарушается чувствительность (жжение, покалывание, ползание мурашек), наблюдаются расстройства двигательных функций.
Синдром запястного канала может возникать и по причине особого состояния организма, когда нарушается метаболизм. Также острая боль характерная при изменениях тканей кисти.
К неврологическим патологиям относят и туннельный синдром локтевого нерва. При травмах суставов начинают воспаляться сухожилия. При этом ткань утолщается, а каналы сужаются. К такому недугу предрасположены люди, у которых наблюдается постоянное давление на локтевой нерв.
К синдрому карпального канала склонны беременные женщины, диабетики, больные ревматоидным артритом и прочими заболеваниями. Когда на нервах наблюдаются опухоли, которые попадают в канал, то может возникнуть неврологическая болезнь. От болей в кистях страдают и опытные курильщики, ведь со временем у них нарушается кровоснабжение. Ожирение, по мнению некоторых специалистов, также может спровоцировать неприятный недуг. В любом случае важно, как можно быстрее диагностировать туннельный синдром и начать лечение.
Причины
Анатомическая узость канала является только предрасполагающим фактором развития туннельного синдрома. В последние годы накоплены данные, свидетельствующие о том, что данная анатомическая особенность является генетически обусловленной. Другой причиной, которая может привести к развитию туннельного синдрома, является наличие врожденных аномалий развития в виде дополнительных фиброзных тяжей, мышц и сухожилий, рудиментарных костных шпор. Однако только предрасполагающих факторов для развития данного заболевания, как правило, не достаточно. Способствовать развитию туннельного синдрома могут некоторые метаболические, эндокринные заболевания (сахарный диабет, акромегалия, гипотиреоз), заболевания, сопровождающиеся изменением в суставах, костной ткани и сухожилиях (ревматоидный артрит, ревматизм, подагра), состояния, сопровождающиеся гормональными изменениями (беременность), объемные образования самого нерва (шваномма, неврома) и вне нерва (гемангиома, липома). Развитию туннельных синдромов способствуют часто повторяющиеся стереотипные движения, травмы. Поэтому распространенность туннельных синдромов достоверно выше у лиц, занимающихся определенной деятельностью, у представителей определенных профессий (например, у стенографисток в 3 раза чаще наблюдается синдром карпального канала).
Профилактика
Не допустить развития туннельного синдрома помогут следующие правила:
- внимательное отношение к своему здоровью,
- ведение здорового образа жизни,
- достаточная физическая активность – гимнастика, плавание, ходьба, йога,
- комфортное спальное и удобное рабочее место,
- периодическое изменение положения тела,
- систематические тепловые процедуры — бани, сауны,
- сбалансированное питание,
- предупреждение и своевременное лечение различных недугов,
- обращение к врачу при появлении первых признаков патологии.
Лечение запястного туннельного синдрома направлено на устранение боли и дискомфортных ощущений, но самое главное – на ликвидацию причины патологии. Лечить туннельный синдром необходимо комплексно, чтобы навсегда избавиться от патологии и не допустить рецидивов. Это заболевание существенно снижает качество жизни больных. Но прогноз патологии в настоящее время считается благоприятным. Заболевания периферической нервной системы настолько многообразны, что не всегда удается определить их причину и поставить точный диагноз. Этим заниматься должны только высокопрофессиональные специалисты. За последние годы число больных с синдромом запястного канала увеличилось, что обусловлено прочным внедрением в жизнь современного человека компьютерной техники.
Клинические проявления
При компрессии артерий и вен возможно развитие сосудистых расстройств, что проявляется побледнением, снижением локальной температуры или появлением синюшности и отечности в области поражения. При изолированном поражении нерва (при отсутствии компрессии артерий и вен) трофические изменения чаще всего выражены незначительно.
Причины развития патологии
Туннельный синдром – диагноз малоизвестный, но достаточно распространённый. Очаг локализации патологии – суставы. Из-за повышенной двигательной активности они чаще всего подвергаются дегенеративным, травматическим, воспалительным изменениям. Человеческая деятельность профессиональная, спортивная, бытовая приводит к частой макротравматизации нервного ствола.
Лечебное голодание, длительные диеты провоцируют патологию. Подкожно-жировая клетчатка выполняет в организме функцию амортизатора. Потеря мягкой упругой прокладки приводит к сбою в работе биологической системы.
Туннельный синдром приобщен к статусу профессиональных заболеваний фрилансеров, программистов, водителей, кассиров, музыкантов, парикмахеров. В группу риска попадают лица, чья деятельность связана с однообразными движениями. Геймеры, проводящие за компьютерными играми дни и ночи, в пылу страстей забывают, что их увлечение грозит серьезными последствиями. Они подвержены синдрому запястного канала – самому распространенному виду туннельных невропатий.
Факторами, способными дать толчок к развитию специфического заболевания, служат диабет, подагра, артрит, почечная недостаточность, заболевания крови, алкогольная и наркотическая зависимость.
Медицинское вмешательство влечет поражение локтевых и срединных нервов при длительных внутривенных инвазиях. Прослеживается взаимосвязь синдрома с эндокринными нарушениями: беременность, период лактации, менопауза, нарушение в работе щитовидной железы, продолжительный прием контрацептивов.
В некоторых случаях предпосылкой к возникновению патологии служит генетическая предрасположенность: наследственная узость каналов и повышенная незащищённость нервных волокон.
Диагностика
Как правило, диагноз устанавливается на основании характерных вышеописанных клинических проявлений. Удобными для клинициста является использование ряда клинических тестов, которые позволяют дифференцировать различные виды туннельных синдромов. В некоторых случаях необходимо проведение электронейромиографии (скорости проведения импульса по нерву) для уточнения уровня поражения нерва. Повреждение нерва, объемные образования или другие патологические изменения, вызывающие туннельный синдром, можно определить также с помощью ультразвукового исследования, тепловизиографии, МРТ [Horch R.E. и др.,1997].
Прогноз и профилактика
Для улучшения состояния нервного волокна в пораженной конечности – проявления хронической туннельной нейропатии, от самого человека также требуется приложить усилия:
- скорректировать образ жизни – устранить стереотипные движения;
- уменьшить физическую нагрузку;
- выполнять специальные комплексы лечебной физкультуры;
- спать на стороне, противоположной ущемленному нерву;
- правильно организовать рабочее место;
- избегать локального и общего переохлаждения;
- правильно питаться.
Прогноз при карпальном туннельном синдроме в целом благоприятный. Если комплексное лечение выполнено своевременно, а человек осознал и изменил условия своего труда, то двигательное и чувствительное волокно нерва будет восстановлено, а самочувствие улучшено. С болезнью можно и нужно бороться, но под наблюдением врача.
Прекратить воздействие патогенного фактора. Иммобилизация
Первое, что нужно сделать – прекратить физическое воздействие в области поражения. Поэтому необходима иммобилизация в области поражения. В последнее время в нашей стране появились специальные приспособления – ортезы, бандажи, лангеты, позволяющие добиться иммобилизации именно в зоне повреждения. При этом они очень удобны в использовании, их можно очень легко одевать, снимать, что позволяет пациенту сохранять свою социальную активность (рис. 1). За рубежом эти средства широко и успешно используются. Появились исследования эффективности шинирования, убедительно показавшие, что она вполне сопоставима с эффективностью инъекций гормонов и хирургических операций . В нашей стране эти приспособления уже применяют травматологи; в неврологическую практику они внедрены пока явно недостаточно.
Лечение заболевания
Лечение синдрома запястного канала является длительным и заключается в первую очередь в ограничении нагрузки на сустав. Для этого используется специальное ортопедическое изделие, которое одевается на руку, делая ее неподвижной в лучезапястном суставе. Ношение приспособления рекомендуется в течение двух недель.
Метод терапии зависит от уровня поражения и может происходить с помощью медикаментов, физиотерапевтического воздействия или хирургического вмешательства. Часто происходит совмещение всех методов. Первый способ лечения – прием медикаментов. Больному прописывают:
- Противовоспалительные средства для снятия отека и воспаления: Ксефокам, Мовалис, Аэртал;
- Глюкокортикостероиды: Преднизолон, Гидрокортизон, Метипред;
- Сосудорасширяющие препараты: Трентал, Пентилин, Ангимофлюкс;
- Мочегонные средства: Фуросемид, Гипотиазид;
- Витамины группы В;
- Миорелаксанты: Мидокалм, Сирдалул;
- Антидепрессанты: Венлафаксин, Дулоксетин и другие.

Чаще препараты назначаются в таблетированной форме. Дозировка и длительность курса подбираются индивидуально каждому пациенту. При сильных болях врач может назначить введение анестетиков и глюкокортикоидов в запястный канал. Проводится эта процедура только специалистом с помощью длинной тонкой иглы. После введения лекарств боль уменьшается.
И также используются средства местного лечения, включающие различные мази и компрессы. Их можно выполнять в домашних условиях, главное, правильно соблюдать пропорции средств и время выдерживания компресса. В данном случае можно воспользоваться народными средствами, только первоначально обсудить их применение с лечащим врачом.
Обязательным элементом терапии являются физиотерапевтические методы:
- мануальная терапия;
- иглоукалывание;
- ультрафонофорез;
- магнитотерапия;
- ударно-волновая терапия и прочие.
Они могут применяться как самостоятельные способы или как часть лечения, совместно с приемом лекарственных препаратов. И также пациенту назначается комплекс упражнений, который врач разрабатывает для каждого конкретного больного.
Их необходимо выполнять ежедневно, превозмогая некоторые неприятные ощущения, но не доводя до появления сильных болей. Хирургическая операция – это крайний вариант, применяемый, когда другие способы оказались неэффективными. При этом хирург расширяет просвет туннеля, удаляя сдавливающие его факторы.
Сделать он это может двумя способами: открытым, когда кожные покровы разрезаются, а запястная связка пересекается, эндоскопическим, осуществляемым через небольшие надрезы. Второй способ является менее травматичным, и восстановление пациента происходит быстрее. При этом важно соблюдать сроки лечения и не нагружать сустав в период реабилитации.

Изменить привычный локомоторный стереотип и образ жизни
Туннельные синдромы часто являются результатом не только монотонной деятельности, но и нарушения эргономики (неправильная поза, неудобное положение конечности во время работы). Разработаны специальные упражнения и рекомендации по оптимальной организации рабочего места. Для купирования боли и предотвращения рецидива используются ортезы и лангеты, использующие принцип шинирования. В редких случаях приходится менять профессию. Обучение специальным упражнениям и лечебная физкультура являются важным компонентом лечения туннельных нейропатий на заключительном этапе терапии.
Лечение CЗК: охранный режим
Охранный режим – это понятие включает в себя запрет на ношение тяжестей, отказ от движений больной рукой в лучезапястном суставе, пока воспаление не пройдет.
Принцип лечения:
- Руку нужно беречь, не переохлаждать.
- Желательно наложение шины или специальной фиксирующей повязки.
- Не допускается перетягивание кисти, кровь должна циркулировать свободно.
Все эти мероприятия направлены на сведение к минимуму нагрузок. Без этого остальное лечение не эффективно.
Противоболевая терапия
• Воздействие на нейропатический компонент боли. Нередко при туннельных синдромах применение анальгетиков и НПВП является неэффективным (как раз в этих случаях пациенты и обращаются к врачу). Это может быть обусловлено тем, что в формирования боли доминирующую роль играет не ноцицептивный, а нейропатический механизм. Когда боль является результатом нейропатических изменений, необходимо назначение препаратов рекомендованных для лечения нейропатической боли: антиконвульсантов (прегабалин, габапентин), антидепрессантов (венлафаксин, дулоксетин), пластины с 5% с лидокаином. Выбор того или иного препарата должен быть сделан с учетом клинических проявлений и индивидуальных особенностей пациента (возможность развития побочных эффектов). Важно проинформировать пациента, что применяемые при нейропатической боли препараты в отличие от «классических обезболивающих» начинают действовать не сразу (необходимо титровать дозу, эффект наступает через несколько дней или даже недель после начала приема препарата).
• Инъекции анестетика + гормонов. Весьма эффективным и приемлемым для большинства видов туннельных нейропатий методом лечения является блокада с введением анастетика (новокаина) и гормона (гидрокортизоном) в область ущемления. В специальных руководствах описаны техники и дозы препаратов для различных туннельных синдромов [Жулев Н.М., 2005]. К этой процедуре обычно прибегают, если оказываются неэффективными другие меры (холодовые компрессы, применение анальгетиков, НПВП), но в некоторых случаях, если пациент обращается на более развернутой стадии заболевания и испытывает сильную боль, целесообразно сразу предложить такому пациенту эту манипуляцию.
• Другие методы обезболивания. В настоящее время имеются сообщения о высокой эффективности инъекционного введения мелоксикама с гидрокортизоном в область туннеля. Эффективным способом уменьшения боли и воспаления является электрофорез, фонофорез с димексидом и другими анастетиками. Их можно проводить в условиях поликлиники. Симптоматическое лечение. При туннельных синдромах также применяются противоотечные препараты, антиоксиданты, миорелаксанты, препараты, улучшающие трофику и функционирование нерва (ипидакрин, витамины и др.).
Хирургическое вмешательство. К хирургическому лечению обычно прибегают, когда исчерпаны другие возможности оказания помощи пациенту. В то же время по определенным показаниям целесообразно сразу предложить пациенту хирургическое вмешательство. Хирургическое вмешательство обычно заключается в освобождении нерва от сдавления, «реконструкции туннеля». По статистике, эффективность хирургического и консервативного лечения достоверно не различается спустя год (после начала лечения или операции). Поэтому после успешной хирургической операции важно помнить о других мероприятиях, которые необходимо соблюдать для достижения полного выздоровления (профилактики рецидивов): изменение локомоторных стереотипов, применение приспособлений, защищающих от нагрузки (ортезы, шины, бандажи), выполнение специальных упражнений .
Реабилитационный период
Если операция прошла успешно, то улучшения наступят уже спустя несколько недель. Желательно в первое время применять ночью специальную шину для уменьшения подвижности в ночное время суток. Необходимо первое время ограничить нагрузку на сустав.
Болезненные ощущения после проведения операции болезненные ощущения в запястье могут исчезнуть навсегда. Но место разреза может чувствоваться еще на протяжении долгого времени, иногда даже нескольких месяцев.
После хирургического вмешательства необходимо сделать так чтобы прооперированная рука находилась выше сердца. Необходимо стараться в течение дня шевелить пальцами. Повязку желательно не снимать до повторного визита к врачу. Швы снимают спустя две недели после хирургического вмешательства. После этого на протяжении нескольких месяцев необходимо пройти курс физических упражнений.
Синдром карпального канала
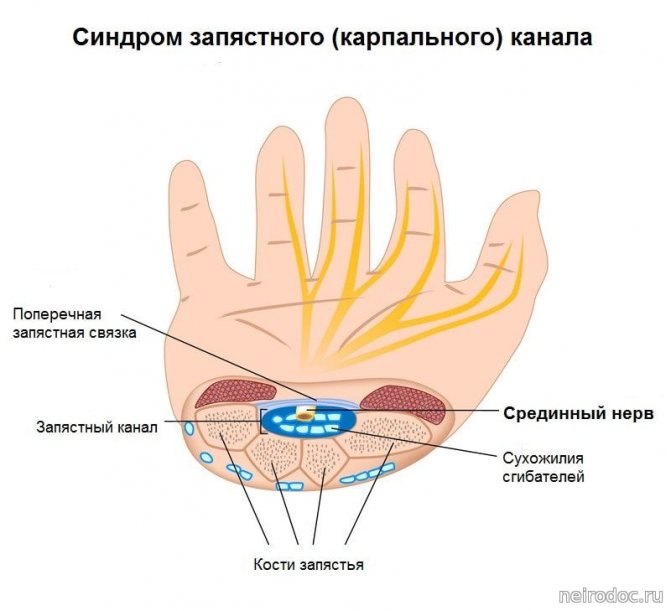
Синдром карпального канала (запястный туннельный синдром) является наиболее распространенной формой компрессионо–ишемической невропатии, встречающейся в клинической практике. В популяции синдром карпального канала встречается у 3% женщин и 2% мужчин [Берзиньш Ю.Э., 1989]. Этот синдром обусловлен сдавливанием срединного нерва в том месте, где он проходит через запястный канал под поперечной связкой запястья. Точная причина развития синдрома карпального канала не известна. Сдавлению срединного нерва в обасти запастья чаще всего способствуют следующие факторы: • Травма (сопровождающаяся местным отеком, растяжением сухожилий). • Эргономические факторы. Хроническая микротравматизация (часто встречается у строительных рабочих), микротравматизация, связанная с частыми повторными движениями (у машинисток, при постоянной длительной работе с компьютером). • Заболевания и состояния, сопровождающиеся нарушениями метаболизма, отеками, деформациями сухожилий, костей (ревматоидный артрит, сахарный диабет, гипотиреоз, акромегалия, амилоидоз, беременность). • Объемные образования самого срединного нерва (нейрофиброма, шваннома) или вне его в области запястья (гемангиома, липома).
Болезнь имени Генри Форда, или Туннельный синдром
Как говорил Энгельс, труд сделал из обезьяны человека. А труд однообразный — тот самый, организация которого позволила Генри Форду с его конвейером стать весьма богатым человеком, — привел не только к росту производства, но и к возникновению специфических заболеваний.
Совсем неудивительно, что строители часто болеют артрозом плечевого сустава, хирурги, многие часы проводящие в напряжении у операционного стола, — варикозной болезнью, а офисные работники — синдромом запястного канала, который также известен под названием туннельный синдром.
Что такое туннельный синдром?
Ученые утверждают, что никакой особой связи между использованием мыши с клавиатурой и появлением характерных болей в кисти руки нет: мол, наряду с белыми воротничками синдромом запястного канала страдают и пианисты, и швеи, и даже сурдопереводчики. Тем не менее многочасовое стучание по клавишам, безусловно, здоровья не прибавляет.
Карпальный (кистевой) туннельный синдром возникает тогда, когда один из трех нервов, отвечающих за подвижность и чувствительность руки, — срединный — оказывается пережат в области запястья, с тыльной стороны ладони. Это возникает вследствие сочетания двух факторов — генетически обусловленной анатомической узости запястного канала и длительного пребывания кисти в неестественном положении.
«Обесточенная» рука
Всем нам знакома проблема вышедшего из строя проводка зарядки телефона или ноутбука: в один прекрасный день вы замечаете, что из-за постоянных перегибов у основания шнура лопнула оплетка, а значит, пора идти в магазин за новым или, вооружившись изолентой, пытаться временно отложить покупку.
Примерно та же ситуация происходит, когда вы год за годом методично сдавливаете срединный нерв во время работы: первым симптомом, как правило, становятся неприятные ощущения в подушечках большого, указательного и среднего пальца. Это может быть ноющая боль, покалывания, онемение или даже своеобразные «прострелы» — словно руку бьет током. Некоторые больные отмечают, что вокруг запястья словно сомкнули тугой браслет, который ограничивает подвижность кисти.
В периоды обострения человек испытывает проблемы с привычными действиями — не может удобно взять ложку во время еды, перекладывает мобильный телефон во время разговора в другую руку, отказывается от шитья, поскольку не получается вдеть нить в иглу. Временное облечение приносит встряхивание конечности, но через несколько минут или часов дискомфорт возвращается, иногда даже мешая уснуть.
В тяжелых случаях туннельный синдром способен привести к атрофии мышц большого пальца, вследствие чего невозможно будет хотя бы удержать предмет в больной руке. При этом заболевание поражает, как правило, ведущую руку — правую у правшей и левую у левшей.
Диагностика — дело тонкое
Даже если вы нашли у себя симптомы, характерные для синдрома запястного канала, — не спешите навешивать на себя ярлык «инвалид офисного труда» и отправляться на интернет-поиски быстрого лечения. Если затекают руки или мучают неприятные ощущения, — это может быть вызвано и другими заболеваниями, никак не связанными со сдавливанием срединного нерва. Например — воспалением лучезапястного сустава или опухолью. Поэтому при появлении боли и проблем с подвижностью и чувствительностью кисти важно как можно скорее записаться к неврологу.
И здесь мы сталкиваемся с популярной проблемой отечественной медицины: диагноз вам поставят без проблем (правда, оплатить электронейромиографию и МРТ сустава придется, скорее всего, самостоятельно), а вот перспективы лечения окажутся туманными.
И не то чтобы врачевать туннельный синдром неврологи не научились — просто мало кто из пациентов решается на кардинальную смену деятельности, пускай даже ради собственного здоровья. А поскольку к профессиональным вредностям эту патологию до сих пор так и не причислили, рассчитывать на официальный перевод на другую должность с сохранением прежней зарплаты не стоит.
Лечебные меры: радикальные и не очень
Если вы не готовы взять тайм-аут продолжительностью в несколько месяцев или переучиться в амбидекстера, то подходить к лечению нужно ответственно. Во-первых, разберитесь с неприятными симптомами: для этого помогут препараты из группы нестероидных противовоспалительных средств. Они снимут воспалительный отек нерва и обезболят проблемную зону. Но не увлекайтесь ибупрофеном и ему подобными: это лишь временная мера помощи.
Важнее всего устранить причину «излома» нерва. Для этого нужно, чтобы во время работы кисть и предплечье находились в одной плоскости. То есть — либо подберите плоскую компьютерную мышь, либо примите за правило подкладывать под руку валик, выравнивающий положение конечности.
Кстати, хорошим ходом будет покупка ортеза, фиксирующего запястье в одном положении. Носить его круглосуточно не нужно — только во время работы, ставшей причиной туннельного синдрома. Физиотерапия и массаж также облегчат симптомы туннельного синдрома, однако помните, что прогревать запястье стоит только после одобрения врача и вне обострения недуга.
Для восстановления нервных волокон врач, возможно, пропишет вам инъекции препарата с витамином В6 в составе — не игнорируйте эту рекомендацию, ведь процесс восстановления срединного нерва займет не один месяц. Конечно, этого соединения много в крупах, грецких орехах, бананах и морепродуктах, но вряд ли коррекция рациона поможет сама по себе, хотя в совокупности с другими подходами наверняка окажется полезной.
Крайней мерой в лечении синдрома запястного канала является хирургическое вмешательство — в ходе операции врач рассекает ткани запястья у основания ладони, а следом — и поперечную связку запястья, что позволяет освободить нерв из анатомического «плена».
Несмотря на кажущуюся простоту такого решения, нужно быть готовым к длительному восстановительному периоду и возможным побочным эффектам: иногда после операции на кисти больные жалуются на хроническую слабость в руке, мешающую выполнять привычные действия с прежней ловкостью.
***
Напоследок — пара слов о профилактике. Идея ограничить пребывание за компьютером кажется кощунственной едва ли не каждому современному человеку, поэтому уместнее решать вопрос с укреплением связок и сухожилий рук. Подтягивания на турнике, прыжки на скакалке и столь популярное нынче упражнение «планка» помогут вам избежать неприятных последствий тоннельного синдрома. А еще ради развлечения можете попробовать использовать вместо мыши графический планшет — в конце концов, ученые уже давно доказали благотворное влияние письма от руки на работу мозга!
Ольга Кашубина
Фото thinkstockphotos.com
Товары по теме: ибупрофен, нимесил, нурофен, пиридоксин
Клинические проявления
Что это за заболевание?
Карпальный синдром – это нарушение периферической нервной системы. Запястье окружено очень большим количеством фиброзной ткани. В первую очередь она играет роль опоры для сустава.
Благодаря срединному нерву возникает чувствительность указательного, среднего и большого пальца на руке. Туннельный синдром – это самое распространенное заболевания в мире. Хирургическое вмешательство при этом заболевании производится очень часто и является одной из самых распространенных заболеваний.
Заболевание встречается очень часто у людей, которые выполняют однообразную работу. У женщин синдром выявляется гораздо чаще, чем у мужчин.
Дифференциальная диагностика
Синдром карпального канала следует дифференцировать с артритом карпо–метакарпального сустава большого пальца, шейной радикулопатией, диабетической полинейропатией. У пациентов с артритом будут обнаружены характерные изменения костей на рентгене. При шейной радикулопатии рефлекторные, сенсорные и двигательные изменения будут связаны с болью в шее, в то время как при синдроме карпального канала указанные изменения ограничиваются дистальными проявлениями. Диабетическая полиневропатия, как правило, является двусторонним, симметричным процессом, вовлекающим и другие нервы (не только срединный). В то же время не исключено сочетание полиневропатии и синдрома карпального канала при сахарном диабете.
Симптоматика заболевания
Развитие туннельного синдрома запястья происходит постепенно, также и симптомы проявляются не сразу. Сначала они бывают кратковременными и наблюдаются при сильной усталости, но постепенно становятся все более распространенными. При этом поражается обычно одна рука – та, что несет на себе большую нагрузку.
Проявляться заболевание может в виде:
- Парестезии или онемения пальцев. Она появляется с утра и к середине дня постепенно проходит. При развитии заболевания, ощущения покалывания и онемения становятся все более длительными. Это приводит к сложности удерживания кисти на весу. Такой процесс, как удержание телефона возле уха, становится очень сложным и человек перекладывает трубку в другую руку.
- Болезненности, сначала это ощущения жжения и покалывания, которые появляются в основном во время сна. Для их устранения человеку приходится встряхнуть руку или опустить ее вниз, что улучшает кровообращение и снимает боль. При этом болезненность охватывает всю кисть и усиливается при попытках что-то сделать.
- Неспособности контролировать движения кисти. Рука больного человека перестает «подчиняться», и точные действия становятся очень сложными. Это касается работы с мелкими предметами и действиями, в которых большой палец противопоставлен остальным.
- Сниженной чувствительности. Этот симптом появляется уже на поздних стадиях, когда больной не чувствует легких прикосновений или даже укола булавки. В то же время у него могут возникать ощущения жжения и резкого изменения температуры в руке.
- Снижения работоспособности мышц и их атрофии – это тоже симптом поздних стадий. При этом даже визуально видно, что мышцы уменьшаются в размере, а иногда происходит деформация кисти.
- Изменения цвета кожи, это следствие нарушения кровообращения в тканях и их питания. В итоге кожа пораженной кисти становится более светлой.
Одним из симптомов является неспособность управлять рукой
Лечение
В легких случаях при синдроме карпального канала помогают компрессы со льдом, уменьшение нагрузки. Если это не помогает, необходимо принять следующие меры: 1. Иммобилизация запястья. Существуют специальные приспособления (шины, ортезы), которые иммобилизуют запястье и являются удобными для использования (рис. 1). Иммобилизацию следует проводить хотя бы на ночь, а лучше – на 24 ч (по крайней мере, в остром периоде). 2. НПВП. Препараты из группы НПВП будут эффективными, если в механизме боли доминирует воспалительный процесс. 3. Если применение НПВП оказалось неэффективным, целесообразно сделать инъекцию новокаина с гидрокортизоном в зону запястья. Как правило, такая процедура весьма эффективна. 4. В поликлинических условиях можно проводить электрофорез с анестетиками и кортикостероидами. 5. Хирургическое лечение. При синдроме карпального канала слабой или средней выраженности более эффективно консервативное лечение. В случае, когда исчерпаны все средства консервативной помощи, прибегают к хирургическому лечению. Хирургическое лечение заключается в частичной или полной резекции поперечной связки и освобождении срединного нерва от компрессии. В последнее время в лечении карпального синдрома успешно применяются эндоскопические методы хирургии .
Методы лечения и их продолжительность
Для устранения патологических изменений на начальном этапе используются консервативные методы лечения. После обследования у специалиста больной проходит терапевтический курс в домашних условиях. Для применения показаны мази, обладающие противовоспалительными нестероидными свойствами с анальгезирующим эффектом, компрессы с димексидом, мочегонные препараты, витаминно-минеральные комплексы. Места поражений фиксируются бандажами, лангетами или ортезами. Физические нагрузки ограничиваются. После ослабления симптоматики рекомендуются несложные гимнастические упражнения.
Если заболевание прогрессирует, больного госпитализируют. К лечению присоединяют внутримышечное и внутривенное введение нестероидных препаратов.
Назначают физиотерапевтические процедуры:
- электрофорез;
- ударную волновую терапию;
- магнитотерапию;
- ультратонотерапию.
Действенным средством в борьбе с болезненной симптоматикой считается новокаиновая блокада с одномоментным введением гидрокортизона.
Сложность и продолжительность лечебных мероприятий напрямую зависит от клинической картины заболевания. Но в любом случае курс должен быть подобран лечащим врачом.
Синдром круглого пронатора (синдром Сейфарта)
Медикаментозная терапия
Чем раньше начать лечение, тем эффективнее оно будет. В некоторых случаях не требуется применения лекарств, достаточно делать перерывы в работе, на ночь надевать фиксирующую повязку и устранить большую нагрузку. В более тяжелых случаях без медикаментозной терапии не обойтись. Примеры медикаментов, назначаемых врачом, описаны в таблице ниже.
Медикаменты, применяемые при лечении туннельного синдрома:
| Для чего применяется | Название и форма выпуска медикаментов | Способ и доза приема медикамента |
| Снятие отечности | Фуросимид 40 мг (таблетки) |
|
| Торасимид 5 мг (таблетки) |
|
|
| Сосудорасширение | Никотиновая кислота 10 мг/1 ампула
(раствор для внутривенного введения) |
|
|
||
| Снятие воспаления негормональными медикаментами |
|
|
|
||
| Снятие воспаления гормональными медикаментами |
|
|
|
||
| Снятие хронической боли |
|
|
| Снятие судорог |
|
|
|
||
| Снятие мышечного тонуса |
|
|
|
Клинические проявления
Разновидности болезни
Карпальный синдром бывает нескольких типов.
Синдром запястного канала или компрессионно-ишемическая невропатия срединного нерва области запястья
Такой синдром наиболее часто встречается и развивается на доминирующей руке. Проявляется чаще у женщин. К его возникновению приводит тяжелый физический труд с постоянной перегрузкой кистей и предплечий, врожденная узость запястного канала.
Почему немеют пальцы на руке
Также приводит к такому заболеванию другие сопутствующие болезни (микселема, ревматоидный артрит, венозный застой).
Большую роль играют предыдущие повреждения запястья, после которых происходит образование костной мозоли в области запястья. Нередко туннельный синдром запястного канала появляется во время беременности, в период менопаузы.
Человека начинает беспокоить чувство покалывания, онемения, «мурашек», которые ощущаются в большом, указательном, среднем пальцах, могут быть и в безымянном, но никогда не затрагивают мизинец. Боли могут отдавать в плечо или предплечье.
Из-за таких неприятных симптомов человеку очень неудобно спать, приходится постоянно подниматься и трясти или растирать кисть, чтобы избавиться от чувства онемения.
При опускании кисти боль затихает, а при поднятии усиливается. Боли возникают при выполнении работы связанной с напряжением лучезапястного сустава.
Пронаторный синдром
Провоцируется переносом тяжестей с постоянным давлением на предплечье. К характерным симптомам можно отнести: боль в области предплечья, усиливающиеся при письме или при подъеме руки вверх.
Характерно онемение, ощущение ползания мурашек в области пальцев и ладони. Возникает слабость коротких мышц, отводящих большой палец, нарушается чувствительность кисти.
Синдром супракондилярного отростка плеча
Его еще называют любовным параличом, так как возникает недуг часто в результате давления головы спящего партнера на согнутую в локте руку.
Любовный паралич
Кубитальный синдром
Ущемлению подвергается кубитальный канал локтевого сустава руки. Поэтому заболевание носит название локтевой туннельный синдром.
Поражение происходит из-за регулярного сгибания и разгибания локтевого сустава. Часто диагностируется у худых женщин. Также если имелась травма локтя.
Причем кубитальный синдром может развиться через достаточно длительный период времени. Наблюдается болезненные ощущения в безымянном пальце, мизинце, в области локтя при попытке согнуть или разогнуть его. Боли усиливаются в холодную погоду.
Синдром ложа Гийона
К такому синдрому приводит постоянное использование трости, костылей, закручивание гаек. Для этого вида синдрома характерна атрофия мышц кисти и расстройства ее чувствительности.
Защемление нерва в канале Гийона
Синдром супракондилярного отростка плеча (синдром ленты Стразера, синдром Кулона, Лорда и Бедосье)
В популяции в 0,5–1% случаев наблюдается вариант развития плечевой кости, при котором на ее дистальной антеромедиальной поверхности обнаруживается «шпора» или супракондилярный отросток (апофиз). Из–за добавочного отростка срединный нерв смещается и натягивается (как тетива лука). Это делает его уязвимым к поражению. Этот туннельный синдром, описанный в 1963 году Кулоном, Лордом и Бедосье, имеет почти полное сходство с клиническими проявлениями синдрома круглого пронатора: в зоне иннервации срединного нерва определяются боль, парестезии, снижение силы сгибания кисти и пальцев. В отличие от синдрома круглого пронатора при поражении срединного нерва под связкой Стразера возможна механическая компрессия плечевой артерии с соответствующими сосудистыми расстройствами, а также выраженная слабость пронаторов (круглого и малого). В диагностике синдрома супракондилярного отростка полезен следующий тест. При разгибании предплечья и пронации в сочетании с формированным сгибанием пальцев провоцируются болезненные ощущения с характерной для компрессии срединного нерва локализацией. При подозрении на то, что компрессия вызвана «шпорой» плечевой кости, показано рентгенологическое исследование. Лечение заключается в резекции надмыщелкового отростка («шпоры») плечевой кости и связки.
Устранение обострений и осложнений оперативным методом
Если все предпринятые действия не дают стойкого результата, заболевание периодически обостряется, понадобится хирургическое вмешательство. Кардинальная мера предотвратит снижение и полную утрату двигательных функций. Также операция показана при развитии синдрома после перелома кости со смещением костных фрагментов.
Операцию проводят ортопеды-хирурги, нейрохирурги, хирурги общего профиля. Обезболив операционное поле, специалист делает рассечение кожного покрова, подкожной клетчатки и связки. Тщательно осматривает запястный канал, устраняет сдавливание нервных волокон гипертрофированными связками, после чего разрез зашивают.
Кроме техники открытого разреза используется новая методика – эндоскопическая операция. Небольшое устройство с камерой, оборудованной увеличительным объективом, вводят в узкое углубление, произведенное на запястье. В разрез на ладони внедряют специальные хирургические инструменты. Медицинская аппаратура помогает врачу ориентироваться в анатомическом строении руки и проводить необходимые манипуляции с наименьшими осложнениями для пациента.
Последствия оперативного лечения – длительная реабилитация. На восстановления функциональных способностей может уйти до 2 месяцев.
Синдром кубитального канала
Синдром кубитального канала (Sulcus Ulnaris Syndrome) представляет собой сдавление локтевого нерва в кубитальном канале (канал Муше) в области локтевого сустава между внутренним надмыщелком плеча и локтевой костью и занимает второе место по частоте встречаемости после синдрома карпального канала. Синдром кубитального канала развивается по ряду причин. К синдрому кубитального канала могут привести часто повторяющиеся сгибания в локтевом суставе. Поэтому синдром кубитального канала относят к расстройству, называемому аккумулированным травматическим расстройством (синдром чрезмерного использования). Т.е. нарушение может возникать при обычных часто повторяющихся движениях (чаще всего связанных с определенной профессиональной деятельностью) в отсутствие очевидного травматического повреждения. Прямая травма также может способствовать развитию синдрома кубитального канала, например, при опоре на локоть во время сидения. Пациенты, страдающие сахарным диабетом и алкоголизмом, подвержены большему риску развития синдрома кубитального канала.
Причины и провоцирующие факторы
Организм человека устроен так, что нервное волокно в конечностях надежно защищено твердыми тканями – каналом. При его деформации внутреннее пространство сужается, питательные вещества поступают меньше, а давление возрастет. Именно подобная комбинация и приводит к ущемлению сухожилий, проходящих в запястном канале.
Реже туннельный синдром формируется из-за отека и воспаления в самом нерве – к примеру, из-за инфекционных процессов, общей интоксикации тканей солями тяжелых металлов. Карпальный канал будет намного уже, стенки будут разрыхленными, свободного пространства внутри не остается.
К подобному синдрому приводят травмы запястья – острые тяжелые, либо постоянные, хронические. Так, склонность к появлению туннельной нейропатии имеют люди, чья профессия напрямую связана с напряжением сухожилий конечностей – теннисисты, легкоатлеты, или же парикмахеры, пианисты, виолончелисты, офисные сотрудники. Даже ежедневное использование компьютерной мыши на протяжении 5–7 лет может закончиться появлением туннельного синдрома.
Провоцирующие факторы:
- возрастные изменения тканей – болезнь чаще диагностируют у людей после 55–65 лет;
- эндокринные патологии – диабет, гипотиреоз;
- негативная наследственная предрасположенность;
- аутоиммунные заболевания – красная волчанка;
- тяжелый физический монотонный труд.
Провоцирующие факторы при заболеваниях запястного сустава могут сочетаться – авитаминозы с постоянным напряжением сухожилий, травмы с диабетом. В этом случае специалисты говорят о полиморфизме болезни.
Клинические проявления
Основными проявлениями локтевого туннельного синдрома являются боль, онемение и/или покалывание. Боль и парестезии ощущаются в латеральной части плеча и иррадиируют в мизинец и половину четвертого пальца. Вначале неприятные ощущения и боль возникают только при давлении на локоть или после продолжительного его сгибания. В более выраженной стадии боль и онемение чувствуются постоянно. Другим признаком заболевания является слабость в руке. Она проявляется потерей «уверенности» в руке: вдруг из нее начинают выпадать предметы при каких–то привычных действиях. Например, человеку трудно становится налить воду из чайника. В запущенных стадиях кисть на больной руке начинает худеть, появляются ямки между костями из–за атрофии мышц.
Симптомы
Сначала больной начинает чувствовать небольшое покалывание и потерю чувствительности большого, указательного, среднего пальцев. Симптомы постепенно начинают усиливаться. На начальных этапах туннельного синдрома наблюдается долгий период ремиссии, но боль возвращается с новой силой. Люди ощущают дискомфорт при работе кисти и предплечья.
Туннельный синдром имеет ярко выраженную симптоматику:
1 Пальцы начинают неметь, чувствуется покалывание. Обычно этому подвержены все пальцы, кроме мизинца. Также редко страдает указательная часть фаланги. Дискомфорт чувствуется при выполнении рутинной каждодневной работы (вождение автомобиля, готовка, наборе номера по телефону, перелистывание страниц при чтении). Часто резкая боль становится причиной ночного пробуждения. Некоторые больные инстинктивно трясут руками, чтобы избавиться от дискомфорта. Это может помочь, но при отсутствии лечения онемение приобретает постоянный характер.
2 Больные ощущают слабость в руках. Из-за этого пациент часто может ронять предметы. При туннельном синдроме срединный нерв сдавливается, что отражается на работе мышц, которые отвечают за сгибание большого пальца. При резкой боли люди могут инстинктивно разжимать руку.
3 Постоянно ощущается боль, наблюдаются судороги. Нельзя поднять какую-нибудь тяжелую вещь, напечатать текст, звонить по телефону, заниматься вождением.
При возникновении первых признаков нужно срочно обратиться к доктору. Если болезнь оказывает влияние на повседневную жизнь и сон, то важно как можно скорее заняться терапией. Иначе деформации нервов и мышц нельзя будет обратить. Основной признак туннельного синдрома – сильная боль.
4 По ночам больные чувствуют жжение и покалывание, что отрицательно влияет на качество сна. Человек не может спать, ведь ему требуется периодически встряхивать руками. Так в кисти приливается кровь, что уменьшает болевой дискомфорт. Если вовремя не заняться лечением, то неприятные ощущения проявляются днем. Круглосуточная боль снижает работоспособность, негативно отражается на ментальном состоянии. При этом снижается чувствительность, и нарушаются обменные процессы в организме. Руки начинают отекать, нарушается терморегуляция, а в запястья скапливается кровь.
Синдром запястного канала не является смертельно-опасным заболеванием, но качество жизни при этом сильно ухудшается. Боль становится невыносимой, что сказывается на психическом состоянии. На этом фоне возникает бессонница, неврозы, раздражительность.
Диагностика
На ранних стадиях заболевания единственным проявлением (помимо слабости мышц предплечья) может быть потеря чувствительности на локтевой стороне мизинца. При стертой клинической картине верификации диагноза Синдрома кубитального канала могут помочь следующие тесты: Тест Тинеля – возникновение боли в латеральной части плеча, иррадиирующей в безымянный палец и мизинец при поколачивании молоточком над областью прохождения нерва в области медиального надмыщелка. Эквивалент симптома Фалена – резкое сгибание локтя вызовет парестезии в безымянном пальце и мизинце. Тест Фромена. Из–за слабости abductor policis brevis и flexor policis brevis можно обнаружить чрезмерное сгибание в межфаланговом суставе большого пальца на пораженной руке в ответ на просьбу удержать бумагу между большим и указательным пальцем (рис. 5). Тест Вартенберга. Пациенты с более выраженной мышечной слабостью могут жаловаться на то, что при засовывании руки в карман мизинец отводится в сторону (не заходит в карман) (рис. 6).
Диагностические мероприятия
Диагностическим определением патологии занимается врач-невропатолог. При осмотре специалист оценивает чувствительность пальцев. Потом с помощью динамометра измеряет силу мышц руки.
Для постановки профессионального диагноза используются тесты:
- тест Фалена – усиление боли при подъеме рук вверх указывает на защемление нерва в карпаральном канале;
- оппозиционная проба – невозможность соединения большого пальца руки с мизинцем;
- тест Тинеля – боль и покалывание в пальцах при постукивании по запястью;
- тест Дуркана – ощущение прострела при сжатии руки в кулак.
В отдельных случаях показано проведение:
- электромиографии – диагностического метода, позволяющего оценить биоэлектрическую активность мышц и нервных окончаний в покое и движении; процедура выявляет места повреждения мышц.
- анализа нервной проводимости – теста, определяющего скорость и силу электрических сигналов в нервах; замедление импульса указывает на защемление срединного нерва.
Чтобы исключить патологии схожие по своей симптоматике с туннельным синдромом назначается рентгенография.
Лечение
Туннельный ульнарный синдром очень часто является результатом длительного давления рабочих инструментов, например, вибрирующих инструментов, отверток, щипцов, поэтому встречается чаще у представителей определенных профессий (садовники, резчики кожи, портные, скрипачи, лица, работающие с отбойным молотком). Иногда синдром развивается после пользования тростью или костылем. К патологическим факторам, которые могут вызвать компрессию, также относятся увеличенные лимфатические ганглии, переломы, артрозы, артриты, аневризма локтевой артерии, опухоли и анатомические образования вокруг канала Гийона. Дифференциальный диагноз. На отличие синдрома канала Гийона от синдрома локтевого канала указывает то, что при поражении нерва в области кисти боль возникает в области гипотенара и основания кисти, также как и усиление и иррадиация в дистальном направлении при провоцирующих тестах. Расстройства чувствительности при этом занимают только ладонную поверхность IV–V пальцев. На тыле кисти чувствительность не нарушена, так как она обеспечивается дорсальной ветвью локтевого нерва, отходящего от основного ствола на уровне дистальной трети предплечья.
При дифференциальном диагнозе с корешковым синдромом (С8) следует учесть, что парестезии и расстройства чувствительности могут также проявиться по ульнарному краю кисти. Возможны парез и гипотрофия мышц гипотенара. Но при корешковом синдроме С8 зона чувствительных расстройств значительно больше, чем при канале Гийона, и при этом отсутствует гипотрофия и парез межкостных мышц. Если диагноз устанавливается на ранних стадиях, то может помочь ограничение активности. Пациентам можно рекомендовать на ночь или днем использование фиксаторов (ортезов, шин) для уменьшения травматизации. В случае неуспеха консервативных мероприятий проводится хирургическое лечение, нацеленное на реконструкцию канала для того, чтобы освободить нерв от сдавления.
Лечение туннельных синдромов
При незначительных симптомах туннельный синдром запястного канала можно лечить в домашних условиях.
Основная цель домашнего лечения — обеспечение полного покоя больной руке, облегчение имеющихся симптомов.
Обеспечить правильное положение кисти
Лечение на ранних стадиях позволяет остановить прогрессирование карпального синдрома и предотвратить необратимое повреждение нерва.
Домашнее лечение
В домашних условиях следует выполнять ряд правил:
- прекратить деятельность, которая вызывает неприятные симптомы;
- чаще давать запястью отдых;
- прикладывать к запястью лед 2 раза в день;
- принимать по назначению врача противовоспалительные нестероидные препараты для снятия болевых ощущений;
- создается покой для больной кисти и ликвидация предпосылок для травматизации нерва в туннеле. Для этого предусматривается наложение лангеты. Она поможет снять давление со срединного нерва. Надевая ее на ночь, можно зафиксировать пораженный сустав в нейтральном положении. Это предотвращает сдавливание срединного нерва ночью во время сна. Шины могут носить и во время работы, усугубляющей симптомы. Нейтральным положением запястья считается положение ровное или чуть изогнутое. Если через пару недель лечения в домашних условиях симптомы не становятся слабее, или даже усилились, следует обратиться к врачу.
Консервативное лечение
Лечение основного заболевания
Если туннельный синдром запястья вызван другими заболеваниями, то стоит их лечить. При гипотиреозе проводят лечение гормональной терапией. Если синдром связан с профессиональной деятельностью, то следует поменять работу. Обычно после этого функции кисти восстанавливаются.
Медикаменты
Назначают лечение сосудистыми, анальгетическими, дегидратационными средствами. Применяют новокаиновые блокады, а также блокады с гидрокортизоном, лидазой в окружающие нерв ткани или в канал.
Лечение синдрома запястного канала
Одновременно проводят инъекции в запястный канал анестетиков и кортикостероидных препаратов. После первых же инъекций человек уже чувствует сильное облегчение, а трех уколов достаточно для выздоровления.
Проводится лечение нестероидными противовоспалительными препаратами: Ибупрофен, Индометацин, для снятия болей и воспаления.
Гормональные препараты, которые вводят в пораженную зону при помощи шприца или мажут мазью. Хлористый кальций в виде инъекций для устранения воспаления и стабилизирования реакций иммунной системы.
Физиотерапия
Неплохой эффект дают мануальные воздействия на кисть, которые необходимы для восстановления правильного расположения костей запястья. Хорошо помогают фонофорез, электрофорез. Аппликации с лидазой, Димексид+ Гидрокортизон.
Если консервативные методики лечения не помогают, то назначается нейрохирургическое лечение.
Операция
Хирургическое лечение нужно, когда тяжесть карпального синдрома не позволяет выполнять домашнюю работу, заниматься профессиональной деятельностью.
Операция при туннельном синдроме
Во время операции подрезают связку находящуюся сверху канала запястья. Это приводит к увеличению канала и происходит ослабление давления на нерв.
Оперативное вмешательство устраняет неприятные симптомы, полностью устраняет побочные эффекты. Это открытая операция. Миниинвазивная методика заключается в эндоскопическом рассечении карпальной связки, выполняемая через небольшой разрез с использованием камеры и особых хирургических инструментов.
Синдром компрессии лучевого нерва
В статье использованы рисунки из книги S. Waldman. Atlas of commom pain syndromes. – Saunders Elsevier. – 2008.
Причины патологии
Кисть руки человека обладает большим количеством косточек и хрящей, связанных системой сухожилий. Между ними проходят нервные окончания, обеспечивающие четкость действий и тактильные ощущения в руке. Если сдавливается нерв в карпальном туннеле, то человек ощущает боль при попытке движения пальцами и сложность их сгибания и разгибания.
По расположению нерва заболевание иногда еще называют туннельным синдромом запястья, хотя это не совсем правильное определение, поскольку туннельные синдромы могут касаться и других частей руки. Заболевание относится к группе профессиональных, поскольку часто развивается как следствие перенапряжения одних и тех же мышц.
Почти половина страдающих синдромом запястного канала – люди, много времени проводящие за компьютером. Основная причина патологии – сдавливание нерва, которое может происходить из-за изменения формы сустава, его отечности, воспаления мышц или сухожилий. В результате канал значительно уменьшается и нерв передавливается.
При развитии синдрома запястного канала нерв пережимается, в результате чего возникают болезненность и онемение
Происходит это из-за следующих причин:
Что делать, если немеют и болят пальцы рук?
- Травм запястья. Любые ушибы, растяжения, вывихи вызывают воспалительные процессы в суставе или прилегающих тканях, что способствует образованию отеков. Если травма была вовремя и правильно вылечена, риск развития синдрома минимальный, если же произошла деформация тканей, вероятность защемления нерва со временем очень высока;
- Артритов и других ревматоидных поражений сустава. Эти заболевания сопровождаются отечностью и воспалением, а при отсутствии лечения сама ткань хряща изнашивается, что приводит к деформации поверхности сустава или даже их срастанию. Поэтому защемление нерва в таких ситуациях происходит часто;
- Опухолей срединного нерва, вызванных злокачественным или доброкачественным процессом в оболочке нерва. Такие образования сдавливают и смещают нерв;
- Болезней обмена веществ, таких, как сахарный диабет. При этих патологиях происходит нарушение обмена веществ в организме и недостаточному питанию тканей. Кроме того, в тканях могут накапливаться некоторые продукты, вызывающие повреждение либо воспалительные процессы нервной ткани;
- Тендовагинита, характеризующегося воспалением сухожилий, пораженных болезнетворными микроорганизмами. Ткани вокруг нерва отекают и начинают сдавливать его. Вызвать тендовагинит могут как инфекционные патологии вроде туберкулеза, панариций и прочего, так и хронические травмы или переохлаждение;
- Общих заболеваний, сопровождающихся отечностью тканей, а также различных состояний, при которых жидкость плохо выводится из организма. Это может происходить при приеме некоторых лекарств, во время беременности или в период климакса, при гипотиреозе или болезнях почек;
- Акромегалии, вызванной нарушением гормонального фона в организме. При этом заболевании определенный орган приобретает чрезмерно большие размеры. Это может касаться и кистей рук. В таком случае ткани запястья сильно увеличиваются, что приводит к сдавливанию нерва;
- Наследственной предрасположенности, при которой функционирование сустава нарушено из-за внутренних причин. К примеру, оболочки сухожилий в недостаточном количестве выделяют смазку или имеется такая анатомическая особенность как «квадратное запястье».
Введение лекарственных средств в канал запястья
Тоннельный синдром запястного канала лечат введением в указанную область лекарств, например, Дипроспана, Новокаина, Мовалиса или Лидокаина. Эти лекарства снимают отек и воспаление.
Врач длинной иглой делает прокол канала и под углом вводит нужный препарат прямо в канал.
Эта процедура называется блокадой. После этого лечения пациент быстро идёт на поправку, но возможны усиление боли в первые сутки. Потом боль стихает. Повторять блокаду можно через 2 недели.
Причины появления синдрома
Любой нерв можно образно сравнить с многожильным кабелем, в котором проходит множество проводов, несущих электрические импульсы в двух противоположных направлениях: провода чувствительных волокон – центростемительно, провода двигательных волокон – центробежно. При сдавлении нерва в первую очередь страдает его «обмотка» или так называемая миелиновая оболочка, потому что она находится на самой поверхности нерва.
Далее при сохранении внешнего давления начинают повреждаться чувствительные волокна – они расположены сразу под миелиновой оболочкой. Только на поздних стадиях в процесс вовлекаются глубоко залегающие двигательные волокна. Срединный нерв на уровне запястья проходит в узком анатомическом канале, где вместе с ним располагаются сухожилия мышц сгибателей пальцев и сосуды, питающие кисть. При определенных условиях карпальный канал может стать настоящей ловушкой для нерва.
Бывает так, что у человека есть врожденная особенность, выражающаяся в том, что канал изначально слишком узкий. Тогда любая повторяющаяся нагрузка на кисть может спровоцировать воспаление сухожилий (тендинит) и привести к сдавлению нерва.
Если канал исходно имеет достаточно большой размер, чтобы в нем свободно проходили сосуды и нервы, то сдавление нерва может произойти только при длительной, иногда многолетней, нагрузке на кисть. Срединный нерв на уровне запястья может быть поврежден вследствие травмы костным фрагментом, объемной гематомой или рубцом, формирующимся при заживлении мягких тканей. Иногда нерв повреждается при длительном использовании гипсовой повязки при ее неправильном наложении.
К более редким причинам повреждения срединного нерва можно отнести объемные образования мягких тканей предплечья и кисти (кисты, опухоли), которые также могут привести к его компрессии. Утолщение синовиальной оболочки суставов и сухожилий при ревматоидном артрите может вызвать карпальный туннельный синдром.
Туннельная невропатия также может быть обусловлена возникновением в синовиальных оболочках, сухожилиях и, реже, в самих нервах подагрических тофусов, содержащих кристаллы уратов. Невропатия при гемофилии возникает вследствие сдавления нерва окружающей его гематомой, внутримышечной гематомой или интраневральным кровоизлиянием.
В некоторых случаях установить причину компрессии затруднительно; скрытые системные заболевания или изменение нагрузки на верхнюю конечность могут быть предполагаемыми факторами сдавления.
Симптомы компрессионной невропатии развиваются при выполнении определенной профессиональной или других видов деятельности (спорт, музыка, хобби). Повышение числа случаев компрессионных невропатий, связанных с рабочей деятельностью, происходит из-за стереотипности выполняемых движений и увеличения скорости рабочего цикла.
Многократные движения верхней конечности в течение длительного времени являются ведущим фактором риска развития кумулятивной травмы. Травма может обостряться при избыточной нагрузке, локальном механическом воздействии, неудобном положении, переохлаждении и вибрации, которая также может являться непосредственной причиной повреждения нерва.
Люди, профессия которых связана с частыми повторяющимися движениями верхних конечностей с приложением определенной силы, относятся к группе риска развития компрессионных невропатий.
Причиной компрессионной невропатии при занятиях спортом может быть недостаточная тренированность, неправильная техника выполнения тренировочного движения, недостаток опыта, напряженный тренировочный график.
Многие спортивные травмы нервов связаны с повторяющимся повреждением кисти и запястья. В большей степени это касается тенниса, а также видов спорта с использованием шестов и брусьев, метанием снарядов. Опытные тренера и инструкторы могут предотвратить эти травмы внеся изменения в программу тренировок или используя фиксирующие кисть ортезы.
Большинство случаев компрессионных невропатий у музыкантов это хронические проблемы руки и кисти, возникающие вследствие чрезмерной повторяющейся нагрузки на верхнюю конечность и вынужденной позы за инструментом. К факторам риска относятся количество повторяющихся движений, поза музыканта, необходимость держать инструмент или транспортировать его, прилагаемое усилие для игры.
Почему это происходит
Туннельный синдром чаще всего возникает по двум причинам.
Первая – из-за перенапряжения одного из сухожилий. Как следствие – оно воспаляется и увеличивается в объеме. Из-за этого другим сухожилиям не хватает места, они трутся друг о друга и возникает воспаление.
Вторая причина в каком-то внешнем воздействии, таком, например, как травма запястья, заноза, сильное сдавливание. В обоих случаях, чем больше нагружается сухожилие, тем сильнее будет воспалительный процесс.
А еще это заболевание характерно для тех, кто много времени проводит за компьютером – из-за постоянной нагрузки на одни и те же мышцы и того, что рука сильно сгибается в запястье при использовании компьютерной мышки.
Как проводится диагностика?
Если у человека нарушено функционирование правой либо левой руки, необходимо в первую очередь посетить невропатолога. Не приеме врач расспросит о признаках, беспокоящих пациента, а также проведет первичный осмотр. Для оценки функционирования кисти и пальцев проводятся тесты:
- Тинеля;
- Фалена;
- Дуркана.
Дисфункция кисти руки требует комплексного лечения. Чтобы исключить дегенеративно-дистрофические заболевания или переломы, назначается рентгенография. Оценить скорость передачи нервных импульсов поможет электромиография. Этот метод диагностики позволит выявить карпальный туннельный синдром и оценить степень повреждения мышечных структур. Иногда пациента могут отправить на МРТ-исследование. Этот метод помогает определить степень поражения мягких волокон сустава. Если диагноз подтвердился, индивидуально подбирается схема комплексной терапии.
Тактика лечения
Лечение синдрома карпального канала зависит от степени компрессии. В большинстве случаев, в первую очередь проводится консервативное лечение. Существует следующая тактика лечения невропатий легкой и средней степени тяжести:
- снижение активности движений верхней конечности при повседневной деятельности;
- изменение положения руки во время рабочей деятельности, использование ортезов, фиксирующих лучезапястный сустав;
- снижение частоты движений;
- периодический отдых пораженной конечности;
- использование эргономичных инструментов при работе;
- смена рабочей деятельности;
- изменение рабочей позы.
Реабилитация ослабленных мышц, наложение фиксирующей повязки, купирование боли нестероидными противовоспалительными препаратами (НПВП) и инъекции стероидных обезболивающих средств – еще одна группа лечебных мероприятий. Клинические исследования не доказали эффективность использования витамина В6 в лечении компрессионной невропатии.
Хирургическое лечение показано в некоторых случаях хронической невропатии когда консервативное лечение неэффективно, особенно при ярко выраженном двигательном и чувствительном дефекте. Цель хирургического лечения – декомпрессия нерва, восстановление движения, остановка прогрессирования повреждения нерва. Декомпрессия нерва осуществляется путем его освобождения от утолщенных сухожилий, фиброзных образований или мышц.
Методы лечения
Туннельный синдром лечится консервативными методами, в которые входят:
- коррекция трудовой, физической деятельности для облегчения симптомом;
- наложение шин на запястье кисти;
- приём анальгетиков;
- использование лекарственных средств, тормозящих активность веществ, передающих возбуждение в нервной системе;
- использование противоотёчных препаратов;
- применение нестероидных противовоспалительных препаратов для снятия боли;
- физиотерапия (УВЧ, УЗВ);
- акупунктура;
- лечебная гимнастика.
В тяжёлых случаях, при отсутствии эффекта от использования лекарств, применяются глюкокортикоиды в виде инъекций (блокад). При атрофии мышц применяют хирургическое лечение.
Лекарственные препараты
Группы препаратов, используемые при лечении туннельной невропатии:
| Группа препаратов | Наименование | Цена в руб. |
| Анальгетики | ||
| Противовоспалительные | ||
| Противоотёчные | L- лизина эсцинат | 1500 |
| Венотоники | Флебодиа | 500 |
| Антиоксиданты | Актовегин | 400 |
| Глюкокортикоиды для блокад | ||
| Витамины группы В |
Для снижения отёка конечностей используются мочегонные растительные средства: отвары из ромашки, брусники, петрушки.
Для ограничения нагрузки, предотвращения скручивания и сгибания руки желательно носить запястные шины. Восстановление подвижности и полной функциональности руки происходит по истечении 2 и более недель.
Народные методы
Хорошо помогают компрессы на основе растительных препаратов:
- Разогретое касторовое масло растирать по области запястья в течение 15-20 мин. Затем обернуть руку тёплой фланелевой тканью и оставить на 1 час.
- Смешать ½ чашки морской соли в глубокой посуде с тёплой водой. Опустить в неё руку и держать 20 мин.
- Смешать равное количество оливкового масла с яблочным уксусом. Массажируя запястье, втирать в него смесь 15–20 мин. Затем обернуть руку тёплой тканью и оставить на 20 мин.
Ежедневный приём 1 ст. л. льняного масла, богатого жирными Омега-3 кислотами, поможет снять воспаление.
Куркума, обладающая противовоспалительным свойством, является хорошим домашним средством:
- Добавить в 1 ст. молока 1 ч. л. порошка куркумы, 1 ст. л. мёда.
- Всё тщательно перемешать, немного подогреть.
- Принимать ежедневно по 1-2 раза в день.
Облегчает боль гомеопатическая мазь на основе арники. Болевое место смазывается 3–4 раза в день, курс лечения 2 недели.
Операционные методы
Туннельный синдром запястья кисти лечится радикальным методом с помощью операции. Показанием к ней служат плохие результаты глюкокортикоидной терапии, постоянное онемение, мышечная слабость.
Во время открытой операции проводят разрез в области запястного канала, затем рассекается связка для пространственного увеличения канала, за счёт этого происходит высвобождение сдавленного нерва.
В послеоперационный период проводится физиотерапевтическое лечение, назначаются нейростимуляторы, грязелечение. Послеоперационное восстановление иногда длится месяцами. Возможно появление инфекций, повреждение нерва, утрата мышечной силы руки из-за рассечения связки.
Около 80% пациентов после операции восстанавливают работоспособность руки, но в некоторых случаях требуется повторная операция.
Существует и эндоскопический метод оперативного вмешательства. Операция проводится с минимальным кожным разрезом и введением канюли в канал запястья. Через канюлю специальным скальпелем устраняется сдавливание срединного канала. Это малотравматичная и эффективная операция.
Прочие методы
Под контролем физиотерапевта проводятся физические упражнения на растяжение и укрепление лучевого запястья. Впоследствии лёгкие упражнения можно выполнять дома самостоятельно.
Хорошо помогают методы:
- Согревающие ванночки из парафина. Методика аналогична согреванию запястья с помощью горячей воды. Но парафин держит тепло намного дольше и эффективность процедуры выше.
- Лечение с помощью УВЧ.
Массаж запястья, являющийся традиционным методом лечения, разгоняет кровоток, расслабляет мышцы. Массажировать по 2-3 раза в день можно с применением масел, оливкового или кокосового. При сильных болях массаж противопоказан.
Хорошо помогают акупрессура и иглоукалывание. На запястьях и локтях имеются специальные точки, нажимая на которые можно облегчить боль.
Втирания
Процедура имеет разогревающий эффект, снимает боль и онемение конечности.
Первый рецепт
Необходимо:
- воды – 1л;
- спирта 10% — 50 г;
- камфары – 10 г.
Последовательность действий:
- Указанные ингредиенты смешать.
- Приготовленную смесь втирать в пораженную руку легкими массирующими движениями.
- После процедуры руку утеплить.
Второй рецепт
Необходимо:
- Черного молотого перца – 100 г;
- Растительного масла – 1 л.
Последовательность действий:
- Перец залить растительным маслом.
- Подогреть на слабом огне.
- Втирать теплую смесь.
- После процедуры руку утеплить.
Когда делать операцию
«Ошибка, которую часто совершают люди, слишком долго откладывают операцию», – говорит доктор Розенталь.
«Я встречаю много людей, которые говорят, что онемение постепенно ухудшалось, и теперь их рука полностью онемела ». По словам доктора, если нерв сжимается достаточно долго, мышца атрофируется и повреждение нерва становится постоянным.
Тамара Розенталь, доцент кафедры ортопедической хирургии в Гарвардской медицинской школе
Поэтому если симптомы не проходят от консервативных методов лечения, подумайте об операции.
Операция занимает 10 минут под местной анестезией. «Если вы не выполняете работу, связанную с ручным трудом, вы можете вернуться к обычной деятельности», – говорит доктор Розенталь. Большинство пациентов не нуждаются в физиотерапии после операции.
«Я все время говорю своим пациентам, что удаление запястного канала, сделанное в нужное время, очень успешно», – говорит она.
Синдром супинатора
Это патология, обусловленная сдавливанием лучевого нерва между пучками мышцы-супинатора предплечья. Клинически проявляется болью в области локтевого сустава и задней поверхности руки ниже локтя. Чувствительность при этом не страдает. Необходимо дифференцировать данную патологию с артритами и артрозами локтевого сустава. В отличие от указанных заболеваний при компрессии лучевого нерва некоторые движения, а именно разгибание предплечья, вместе с отведением кисти и разгибанием пальцев, резко усиливают боль.
Синдром спирального канала
Лучевой нерв на плече проходит в одноименной борозде и при определенных обстоятельствах может придавливаться в указанной зоне и травмироваться. Это возможно во время длительного сна на жесткой постели (после физического перенапряжения, в состоянии алкогольного или наркотического опьянения), при переломе плечевой кости. Симптоматика характеризуется снижением чувствительности по задней поверхности плеча, затруднением сгибания локтевого сустава, параличом супинатора предплечья (супинация – поворот кнаружи), а также параличом мышцы-разгибателя кисти и предплечья.
Причины сдавления срединного нерва в канале
В норме срединный нерв довольно вольготно себя чувствует в запястном канале. Однако некоторые состояния могут вызывать изменение просвета канала, тем самым провоцируя компрессию нерва и сухожилий, располагающихся в нем. Сужение просвета канала происходит в результате отека мышц кисти и оболочек сухожилий, нарушения кровоснабжения мышц. Эти изменения возникают при:
- большом количестве однообразных движений сгибания-разгибания кисти в ходе профессиональной деятельности, в том числе с воздействием вибрации (машинистки, доярки, зубные врачи, швеи, пианистки, сборщики техники, резчики, столяры, каменщики, шахтеры и так далее). Дополнительную роль играет переохлаждение кисти;
- длительном пребывании кисти в положении чрезмерного сгибания или разгибания. Чаще всего это возникает при работе за компьютером с использованием мышки при неправильной позе. Изгиб кисти более чем в 20° по отношению к предплечью, когда человек пользуется компьютерной мышью, приводит к развитию синдрома запястного канала. Для того чтобы обеспечить пребывание кисти на одной прямой линии с предплечьем, необходимо пользоваться специальным ковриком-подставкой на колесиках. Коврик обеспечивает правильное положение руки при работе с компьютерной мышью;
- травматических повреждениях в области запястья (переломы, вывихи);
- беременности (в связи со склонностью к отекам);
- приеме гормональных контрацептивов (что также является причиной формирования отека в зоне запястного канала);
- других заболеваниях организма и патологических состояниях, которые приводят к отеку или уменьшению просвета канала. Это сахарный диабет, ревматоидный артрит, гипотиреоз (снижение функции щитовидной железы), амилоидоз, акромегалия, климакс, подагра, почечная недостаточность, избыточная масса тела.
Нельзя сказать, что все эти состояния обязательно будут провоцировать развитие синдрома запястного канала. Они повышают риск его развития, служат толчком, предпосылкой для его возникновения, но не более того.
Диагностика и лечение
Подтвердить или опровергнуть опасения несложно – следует обратиться за помощью к специалистам медицинского учреждения. Назначением лечения, разработкой правильной гимнастики занимается хирург или ортопед. Врач собирает анамнез, проводит визуальный осмотр, назначает рентген или электромиографию. Иногда проводится дополнительное аппаратное обследование для определения нервной проводимости.
Устранить неприятные ощущения можно по-разному. При определенных условиях специалист рекомендует пропить курс противовоспалительных таблеток, кортикостероидов, хондропротекторов. Если риск осложнений очень высок (запущенные стадии), то назначается операция. Чаще всего выполняется эндоскопическое лечение.
Причины возникновения
Туннельный синдром может быть обусловлен сужением костных или мышечных каналов, в которых проходят нервные волокна. Это состояние может развиваться:
- при заболеваниях соединительной ткани вследствие ее избыточного разрастания;
- вследствие дисгормональной возрастной перестройки соединительной ткани (при климаксе);
- при обменных нарушениях в организме (подагра, сахарный диабет, микседема);
- в результате отека мягких тканей при травме;
- вследствие утолщения нерва (амилоидоз, лепра);
- при длительном однообразном перенапряжении мышц и связок.
Иногда костные каналы имеют врожденные сужения.
К компрессии периферических нервов могут приводить определенные виды трудовой деятельности. Данное заболевание чаще встречается у шахтеров, обмотчиков, каменщиков, спортсменов, работников сельского хозяйства, водителей, стоматологов и др.
Если компрессионно-ишемическую невропатию (КИН) вызывают общие факторы, то поражение нервов обычно двухстороннее. Если причина в профессиональных вредностях, то у правшей этот синдром развивается справа, а у левшей – слева.
Суть туннельного запястного синдрома
Запястный канал защищён соединительной тканью, которая расположена вокруг кисти. А канал – это свободное пространство между волокнами ткани и самой костью. Через всё запястье проходит срединный нерв. Именно он обеспечивает чувствительность и работоспособность трёх пальцев: среднего, указательного и большого. Если соединительная ткань отекает или воспаляется, то она сдавливает нерв.
Народные средства
Дома можно проводить лечение с помощью народных средств, но только в комплексе с основной, назначенной врачом терапией. К примеру, эффективными будут огурец и красный стручковый перец:
- 3 соленых огурца нарезают мелкими кусочками;
- смешивают с красным перцем (3 стручка);
- заливают водкой в объеме 0,5 л;
- оставляют настаиваться на 7 дней в темный угол комнаты, куда не проникают солнечные лучи.
Тыква – продукт, полезный при туннельном синдроме, позволяющий уменьшить болевую симптоматику. Тыкву варят, делают из нее кашу, которую накладывают на пораженную область, сверху закрепляя целлофановым пакетом и теплой тканью. Компресс выдерживают на протяжении 2 часов каждый день.
Избавиться от синдрома можно с помощью перца и масла:
- берут 100 г черного молотого перца;
- добавляют 1 л растительного масла;
- ставят на огонь и проваривают в течение получаса;
- после остывания и процеживания средство втирают в больную область несколько раз в день.
Не менее действенна облепиха, которая помогает устранить болевой синдром. Ягоды разминают, добавляют воду до полужидкого состояния, подогревают на водяной бане. Полученное средство используют для наложения компрессов, которые выдерживают на протяжении часа. Проводят процедуру 3 раза в день.
ЛФК и массаж
В лечении туннельного синдрома используют ЛФК – специальные упражнения, которые позволяют разработать пораженный отдел и ускорить тем самым выздоровление. Кроме того, руке необходимо обеспечить правильное положение. Если требуется нахождение за компьютером, кисть должна находиться на мышке под углом в 90 градусов. На стуле или кресле должны быть подлокотники, оптимально, если они оснащены специальной выпуклостью для запястья.
В домашних условиях выполняют следующие упражнения:
- поднять конечность вверх, сжимая и разжимая кисть в кулак;
- в том же исходном положении трясти расслабленной кистью;
- в вытянутом положении конечностей проводить вращательные движения кистями;
- в полусогнутом положении проводить сжимание и разжимание пальцев кистей.
Каждое движение повторять по 5-6 раз. Дополняют терапию физическими упражнениями, массажем. Процедуру можно проводить самостоятельно в домашних условиях, разминая и растирая пораженную область.
Хирургическое лечение
Если после всего проведенного лечения пациент жалуется на боли, то врач-невролог дает направление на операцию. Хирургический метод направлен на расширение канала и уменьшения давления на срединный нерв.
Операция проводится двумя способами:
- Эндоскопический способ. Делается два маленьких надреза по 0,5 см. В один вводят эндоскоп, снабженный камерой, в другой инструмент для проведения операции. Туннель расширяют за счет разреза на связках.
- Открытый способ. На ладони делают надрез около 5 см. Хирург получает доступ к туннелю и делает надрез на связке, расширяя его, тем самым уменьшая давление на нерв.
Оба способа проводятся под местной анестезией. Рану закрывают несколькими стежками, накладывают повязку. Швы снимают через неделю. А шину носить нужно еще 6 месяцев.
Если того требует ситуация, эндоскопическая операция переходит в открытую.
Первый способ менее травматический, восстановительный период короче. При соблюдении всех рекомендаций врача возможные осложнения сводятся к минимуму.
Этиология
На самом деле любое состояние или процесс, который уменьшает размеры запястного канала или же увеличивает объем тканей внутри самого канала, может стать причиной появления симптомов карпального туннельного синдрома. Самыми распространёнными причинами являются растяжения, вывихи и переломы запястья. Кроме того, причинами возникновения могут быть:
- беременность. В этот период в организме скапливается слишком много жидкости, что влечёт за собой отёчность;
- диабет. У человека возникают проблемы с нервными волокнами в случае прогрессирования данного недуга;
- изменение работы щитовидки, в случае экстракции половины или всей железы. Человек начинает набирать вес, что увеличивает давление на запястье. Изменение гормонального фона также неблагоприятно сказывается на нервных волокнах.
Если у человека есть в наличии какая-либо из указанных выше проблем, то неприятные и покалывающие ощущения он будет испытывать при:
- продолжительном применении силы;
- неудобном положении тела;
- неправильном расположении или упоре на запястья;
- повторении одних и тех же действий руками;
- повышенной температуре тела;
- продолжительной вибрации (например, в путешествии на автомобиле или автобусе);
- длительном пребывании запястья на весу (работа за компьютером).
Все вышеуказанные факторы могут стать толчком к прогрессированию серьёзных проблем. Кроме того, ухудшить ситуацию может употребление алкоголя, курение или ожирение.
Также причинами возникновения могут стать процессы в организме, такие как:
- гормональный сбой;
- наследственная предрасположенность;
- возрастная категория;
- инфекции и переломы.
Клинические проявления синдрома запястного канала
Болезни более подвержен женский пол. Согласно статистике, женщины страдают этим заболеванием в 10 раз чаще мужчин. Наиболее часто синдром запястного канала развивается в возрасте 40-60 лет, когда способность тканей переносить нагрузку уменьшается, развивается гормональная перестройка организма.
Симптомы появляются исподволь, постепенно набирая обороты. Основными признаками синдрома запястного канала являются:
- онемение первых трех пальцев руки (иногда и половины безымянного пальца), появляющееся по утрам и при некоторых движениях кистью. Если пациент часто держится за верхние поручни в общественном транспорте, водит автомобиль с фиксации кистей на руле, удерживает телефон в руке при разговоре, – все это провоцирует онемение и заставляет менять позу, перекладывать телефон в другую руку и так далее. Если профессия требует постоянных движений кистью, то это также провоцирует онемение;
- парестезии – неприятные ощущения в области ладони и первых трех пальцев. Это может быть покалывание, чувство ползания мурашек, жжение;
- боли в области 3-4 пальцев кисти (кроме мизинца), ладони, запястье, отдающие в область предплечья, локтевого сустава. Пальцы болят целиком, а не только в области суставов (как при других заболеваниях). Боли имеют жгучий оттенок. По мере прогрессирования заболевания боли вместе с онемением начинают беспокоить больного по ночам, мешая спать. Больные потирают, встряхивают кисти, опускают их вниз с кровати, что несколько облегчает состояние (в ходе этих действий несколько улучшается кровоток);
- неловкость пальцев и кисти. Поначалу этот симптом связан с нарушением чувствительной иннервации пальцев срединным нервом. Предметы выпадают из рук, пальцы не слушаются, становятся ватными, ригидными. Трудно удерживать ручку и писать, печатать на клавиатуре (пальцы не попадают по нужным клавишам). Позже такая неуклюжесть существует еще и за счет слабости в отдельных мышцах кисти;
- объективное уменьшение чувствительности в зоне иннервации срединного нерва (все те же первые 3,5 пальца и участок ладони) – гипестезия. Утрачивается ощущение легкого прикосновения (ваткой или перышком), разница между острым и тупым прикосновением. При длительном существовании сдавления срединного нерва развиваются грубые нарушения чувствительности, ощущения не возникают даже от уколов;
- при поражении вегетативных волокон, входящих в состав срединного нерва, развиваются трофические нарушения. Это проявляется в изменении температуры пораженной кисти (чаще она становится холодной на ощупь), изменении цвета (чаще развивается побледнение), расстройстве потоотделения (повышение или снижение), утолщении кожи на ладони, помутнении ногтей. Снижение температуры окружающей среды сопровождается побледнением и похолоданием пораженной кисти;
- слабость мышц, осуществляющих движения большого пальца. Страдает преимущественно отведение и противопоставление большого пальца. Больной не может обхватить предмет кистью (например, невозможно удержание бутылки, стакана в руке в связи с их специфической формой). Если сдавление срединного нерва существует довольно долго, то возможно даже развитие гипотрофии (истончения) мышц возвышения большого пальца (часть ладони, непосредственно примыкающая к первому пальцу).
В зависимости от причины, вызвавшей синдром запястного канала, локализация изменений может быть односторонней или двусторонней. Если предпосылкой стала работа с компьютерной мышью, то только рабочая рука пострадает. Если сужение канала вызвано беременностью или каким-либо другим заболеванием, то, вероятнее всего, вовлечение в процесс обеих конечностей. Как правило, превалирующая конечность (правая у правшей и левая у левшей) страдает сильнее.
Несмотря на то, что синдром запястного канала не представляет угрозы для жизни человека, его возникновение, тем не менее, делает человека нетрудоспособным. Причем невозможность осуществлять трудовую деятельность может просуществовать несколько месяцев. Конечно, своевременное обращение за медицинской помощью и вовремя выставленный диагноз с последующей соответствующей терапией приводят к выздоровлению. Длительное существование болезни без адекватного лечения может надолго нарушить функционирование кисти и пальцев.
Общие рекомендации
Если прекратить воздействие провоцирующего фактора, можно обойтись без терапии. В таком случае улучшение состояния наступает уже через 2-3 месяца. Благоприятный прогноз наблюдается у больных, не достигших 30 лет, а также у женщин в период беременности.
Облегчить общее состояние можно путем соблюдения следующих рекомендаций:
- обеспечение запястья отдыхом: чем дольше длится отдых, тем легче становится человеку, симптом уменьшается в интенсивности, а со временем и вовсе исчезает;
- наложение холодовых компрессов: при усилении болевого синдрома на пораженную область можно накладывать любой холодный предмет, предварительно завернув в ткань, чтобы не получить обморожение;
- при монотонной работе рукой необходимо время от времени делать перерывы;
- можно посетить врача, который расскажет, как в домашних условиях выполнять повторяющееся движение кистью по-разному;
- использование специальных шин во время работы рукой помогает удержать ее в нормальном положении и предотвратить патологический изгиб.
Важно! Что касается ортопедических конструкций, приспособления, разрешается носить круглосуточно (и днем, и во время сна). Шину можно приобрести в аптечном киоске. Подобрать наиболее подходящий вариант поможет врач.
При вторичном характере заболевания, если синдром развился на фоне иной патологии, требуется ее коррекция. К первичным болезням относят сахарный диабет, заболевания эндокринного характера, бурсит, остеохондроз.
Если причина синдрома – гиповитаминоз, назначают специальную диету и витаминные добавки. Если нарушен гормональный фон, используют замещающие препараты. Сахарный диабет корректируют инсулиносодержащими лекарствами. Артрит, бурсит, остеохондроз лечат противовоспалительными средствами и хондропротекторами.